 Понятие токсикодермии связывают с острым воспалением кожных покровов, которое возникает в результате воздействия токсикоаллергических веществ. От дерматитов его отличает способ попадания в организм – гематогенный, то есть через пищеварительный тракт или дыхательные пути.
Понятие токсикодермии связывают с острым воспалением кожных покровов, которое возникает в результате воздействия токсикоаллергических веществ. От дерматитов его отличает способ попадания в организм – гематогенный, то есть через пищеварительный тракт или дыхательные пути.
За основу токсикодермии принимают аллергическую реакцию организма. Высокая вероятность заболевания токсикодермией существует у лиц с предрасположенностью к аллергическим заболеваниям. Кроме того такая опасность грозит людям, которыми была перенесена бронхиальная астма, крапивница, экзема, нейродермит и другие заболевания.
Развитие заболевания может произойти через любой промежуток времени с момента попадания аллергена в организм человека. У кого-то оно может проявиться через несколько часов, а кто-то переносит его спустя несколько месяцев.
Как проявляется токсикодермия?
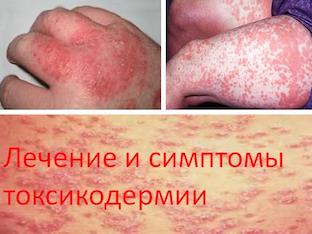
Разнообразие клинических проявлений токсикодермии велико. Больной может подвергнуться всем видам высыпаний на коже: папулезным, пятнистым, везикулезным, эритематозно-сквамозным. Появление многоморфной сыпи говорит о возникновении и других не менее известных дерматозах, а именно, скарлатины красного плоского лишая, экссудативной эритемы, кори.
Для начала болезни характерным является её острота. Возникновение высыпаний происходит симметрично по телу, происходит повышение температуры, резкое ухудшение общего состояния, увеличение всех групп лимфоузлов.
Токсикодермия может проявляться в ограниченном виде, то есть на отдельных участках (лицо, область возле рта, половые органы), и в распространённом, когда очаги наблюдаются по всему телу.
Возникновение ограниченной токсикодермии происходит как следствие лечения сульфаниламидными препаратами, антибиотиками, салицилатами, анальгетиками.
Распространенную токсикодермию относят к опасному и тяжёлому заболеванию, в результате которого больной может оказаться в коматозном состоянии. Развитие заболевания начинается на фоне применения лекарственных препаратов (барбитуратов, антибиотиков).
Больной жалуется на возникновение нарастающей слабости, появление отёчных пятен, болей в суставах и пояснице. Кроме того на участках с эритематозными пятнами появляется болезненность и жжение кожных покровов. Некоторые пятна становятся синюшно-буроватыми, сливаются друг с другом.
Другие участки в связи с гиперемией покрываются пузырьками, внутри которых находится серозное и серозно-кровянистое содержимое. Механическое воздействие на эпидермис может привести к его отслаиванию сплошным пластом, появлению эрозий, общая занимаемая площадь которых может составлять до 90% всего кожного покрова.
У поражённой кожи такой вид, как будто она ошпарена кипятком. При внешнем осмотре таких больных складывается впечатление, что они подверглись ожогам 2 степени. Вместе с тем, в большинстве таких случаев имеет место вовлечение внутренних органов: печени, лёгких, головного и спинного мозга. Наступление смертельного исхода может возникнуть на 2—20 сутки.
Как лечить токсикодермию?
Суть лечения токсикодермий заключается в блокировании аллергена и в скорейшем выведении его из организма. Происходит это путём назначения мочегонных, слабительных и десенсибилизирующих препаратов. Непосредственно на поражённые места назначают смазывание противозудными болтушками, охлаждающими кремами и кортикостероидными мазями.
В случае, когда наблюдается обширное поражение кожи, целесообразным является проведение наружного лечения больных с применением открытого способа (такой же способ применяется при ожогах). Больным назначают применение обильного питья, богатой витаминами и белками пищи.
Если поражена слизистая полости рта, то лечение проводится путём назначения вяжущих, дезинфицирующих и обезболивающих средств. Лечение ограниченной токсикодермии проводится аналогично лечению дерматитов.











