 Определить опасность, которую несут некоторые заболевания, не всегда представляется возможным. Яркий пример — вирус Эпштейна-Барр. Что это такое, знают немногие, хотя по статистике, большинство взрослых людей на планете являются носителями этой инфекции, даже не подозревая об этом.
Определить опасность, которую несут некоторые заболевания, не всегда представляется возможным. Яркий пример — вирус Эпштейна-Барр. Что это такое, знают немногие, хотя по статистике, большинство взрослых людей на планете являются носителями этой инфекции, даже не подозревая об этом.
Вирус Эпштейна-Барр — общие характеристики
В группе скрытых инфекций вирус Эпштейна-Барр занимает особое место — его возбудители можно обнаружить практически у каждого взрослого человека. В раннем возрасте инфекция встречается реже — около 60% детей уже заражены, оставшиеся 40%, скорее всего, тоже станут носителями, достигнув зрелости.
Такая неприглядная картина сложилась не только благодаря способности инфекции к быстрой передаче от человека к человеку. Один из факторов, способствующих ее распространению — бессимптомность течения. В результате того, что симптоматика вируса Эпштейна-Барр при хроническом течении малозначительна или полностью отсутствует, инфицированный человек может долгие годы носить в себе вирус, не зная о своей болезни и поневоле заражая других.
Описание возбудителя болезни
Вирус Эпштейна-Барр — представитель семейства Герпесвирусов человека четвертого типа. Заболевания, вызываемые вирусом, характеризуются поражением лимфоретикулярной и иммунной систем организма. Кроме того, данный вид герпесвирусов ассоциирован с развитием аутоиммунных заболеваний и опухолевых процессов.
Вирусные частицы — вирионы, не способны к биологической активности без биоматериала живой клетки. До соприкосновения с клеткой вирионы находятся во внеклеточной среде и существуют независимо.
В процессе заражения вирионы вводят в клетку свой геном, берут под контроль механизм деления, и обретают способность производить новые вирусные частицы за счет поглощения питательных веществ мембраны клеточного ядра.
Когда новые вирусные частицы созревают, происходит их отпочкование и выход в межклеточное пространство. Миллионы новосозданных вирионов атакуют здоровые клетки. Но первичная клетка-хозяин при этом не погибает, а продолжает активно размножаться путем деления. Вирусный геном, управляющий образованием новых герпесвирусных частиц, представлен двухцепочечной молекулой ДНК.
До момента соприкосновения с клеткой вирус Эпштейна-Барр заключен в защитную оболочку, состоящую из белков. После заражения клетки белковые остатки на ее поверхности попадают под воздействие иммунной системы. С этого эпизода начинается переход болезни в одну из форм — атипичную стертую (легкую, хроническую, бессимптомную), висцеральную, с одновременным поражением многих органов, или типичную острую (инфекционный мононуклеоз).
Пути инфицирования вирусом Эпштейна-Барр
Источником инфекционной патологии можно считать любого человека, зараженного или переболевшего вирусом Эпштейна-Барр (носителя). Способность к инфицированию других людей больной приобретает по окончании инкубационного периода, который в разных случаях составляет от пяти до двадцати дней.
Основные механизмы попадания вирусных частиц в организм:
- аэрогенный (воздушный). Во время разговора, кашля или чихания вирусные частицы выходят в окружающую среду. Находящиеся рядом люди вдыхают инфицированный воздух и заражаются;
- контактно-бытовой. Заражение происходит путем передачи инфицированной слюны здоровому человеку во время поцелуя или при использовании посуды, игрушек, постельных принадлежностей, предметов личной гигиены инфицированного человека;
- трансфизионный — в результате переливания инфицированной донорской крови или трансплантации донорских органов инфицированного человека;
- трансплацентарный — от матери к новорожденному;
- алиментарный — посредством употребления инфицированной пищи и воды.
Чаще всего, источником инфицирования становятся близкие люди и родственники. По этой причине больные не представляют угрозы для близкого окружения. Огромное количество частиц вируса Эпштейна-Барр находится в слюне инфицированного человека — чтобы заразиться, иногда бывает достаточно одного поцелуя.
Что происходит после заражения вирусом Эпштейна-Барр?
После того, как вирусные частицы проникли в рот или нос и закрепились на слизистой, они начинают биологическую активность и быстро распространяются по всему организму через кровь.
Этапы развития инфекции:
- главная цель вирионов — В-лимфоциты, клетки иммунной системы. Проникая в В-лимфоциты, вирус способствует их размножению, и таким образом увеличивает количество пораженных иммунных клеток. Наряду с этим происходит инфицирование Т-лимфоцитов, NK-клеток и макрофагов. Встраиваясь в геном клетки-хозяина, вирус вызывает хромосомные нарушения;
- вместе с пораженными клетками инфекция распространяется не только по крови, но и по лимфоидным тканям, что вызывает значительное увеличение лимфоузлов. Если иммунные силы организма недостаточно сильны, возникают различные заболевания. Активная форма хронической инфекции провоцирует развитие мононуклеоза, генерализованная форма способствует поражению печени, почек, сердца, селезенки и нервной системы, развитию онкологических и аутоиммунных процессов;
- если иммунная система способна обеспечить адекватный ответ, вирусные частицы переходят в латентное состояние, формируя стертую форму инфекции.
Размножаясь, вирус продуцирует вирусные белки, воздействующие на иммунный ответ — подавляют Т-клеточный иммунитет, а также все этапы противовирусной защиты организма. Кроме того, вирусные частицы способны избегать воздействия антител, тем самым усугубляя уровень иммунодефицита. Герпесвирусы эффективно взаимодействуют с иммунной системой человека и сохраняются в клетках на протяжении всей жизни.
Какие заболевания вызывает вирус Эпштейна-Барр?
Активность возбудителя инфекции возникает на фоне снижения иммунитета или факторов, способствующих этому — стрессов, переохлаждений, употребления иммунодепрессантов. Острая форма вируса Эпштейна-Барр выражается развитием инфекционного мононуклеоза.
В числе других патологий, вызываемых инфекцией:
- лимфогранулематоз;
- лимфомы — Беркитта, ЦНС у больных с иммунодефицитным синдромом;
- гепатиты;
- опухоли органов носоглотки и ЖКТ;
- лейкоплакия ротовой полости;
- иммунодефицит;
- анемия;
- синдром хронической усталости;
- поражения мозговых тканей (менингит, энцефалит);
- посттрансплантантный лимфопролиферативный синдром;
- назофарингеальная карцинома.
Вирус Эпштейна-Барр не считается причиной большинства заболеваний, возникающих при инфекционном поражении, но является фактором, провоцирующим их развитие.
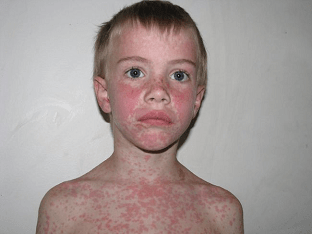
Инфекционный мононуклеоз
Заболевание вирусной природы, чаще всего поражающее детей раннего возраста. Характеризуется значительным повышением температуры, двусторонним увеличением лимфоузлов, появлением признаков ангины, развитием стоматита, увеличением печени и селезенки, изменением состава крови. Инкубационный период составляет от 5 до 45 дней. После выздоровления у больного вырабатывается стойкий пожизненный иммунитет.
Лимфома Беркитта
Исследования биопсионных материалов, полученных из опухолей, показали наличие огромного количества герпесвирусных частиц. Обладая свойством стимулировать процесс деления клеток, инфекция Эпштейна-Барр способствует размножению и распространению онкологии в организме.
Лимфома Беркитта развивается как следствие воздействия вирусных частиц на лимфоидные клетки. Характеризуется высокой злокачественностью, интенсивностью прогресса и поражением тканей вне лимфосистемы — костного мозга, спинномозговой жидкости, крови.
Накопление клеток лимфомы провоцирует увеличение лимфоузлов и развитие опухолей в органах брюшной полости. При отсутствии лечения летальный исход неизбежен.
В чем опасность вируса Эпштейна-Барр?
Вирусное инфицирование человека представляет серьезную опасность для жизни, поскольку способствует развитию тяжелых форм заболеваний, особенно онкологических. Прогнозы большинства патологий, вызванных поражением, крайне опасны.
Вирусная инфекция провоцирует развитие:
- обструкции верхних дыхательных путей;
- острой печеночной недостаточности;
- злокачественных образований;
- артритов, полиартралгии, моноартритов;
- ревматических болезней, васкулитов, колитов;
- вторичного иммунодефицита;
- бактериальных и грибковых поражений;
- поражение центральной и периферической системы.
Длительное рецидивирующее течение вируса Эпштейна-Барр способствует массовому поражению жизненно важных органов и может стать причиной смерти человека.
Причины активации Эпштейн-Барр вирусной инфекции
В большинстве случаев вирусная инфекция носит скрытую форму. Вирусные частицы прячутся в клетках носоглотки или крови, и могут долго находиться в спящем состоянии. Для активации возбудителя необходимы определенные условия.
Основным провоцирующим фактором считается снижение иммунитета. Это может произойти в результате стрессов и переутомлений, недостаточной физической активности, несбалансированного питания, приема определенных лекарств, нарушения режима сна, воздействия вредных привычек и неблагоприятной экологической обстановки.
Прогноз для больного вирусом определяется не только рядом внешних факторов и уровнем выраженности иммунного ответа, но и наличием других инфекций и операционных вмешательств, снижающих интенсивность защитных сил организма.
Симптоматика и диагностика
Чаще всего вирус Эпштейна-Барр маскируется под другие заболевания. Инфицированный человек может жаловаться на:
- слабость и снижение работоспособности;
- увеличение лимфоузлов или боли в них;
- миалгию и боли в суставах;
- раздражительность и склонность к депрессии;
- снижение аппетита;
- незначительное периодическое повышение температуры;
- боли в горле.
Распознавание скрытой инфекции не представляется возможным без применения методов лабораторной диагностики.
Анализ крови и другие виды лабораторной диагностики
Использование лабораторных исследований позволяет определить ДНК вируса в В-лимфоцитах и клетках эпителия, а также сделать оценку основных показателей антивирусной защиты организма.
Общий анализ крови. Необходим для обнаружения характерных изменений в структуре плазмы — лейкоцитоз, гемолитическую анемию, лимфомоноцитоз, тромбоцитоз или тромбоцитопению, а также установить показатели СОЭ.
Биохимический анализ крови. Позволяет:
- обнаружить повышение уровня трансаминаз, лактатдегидрогеназы и других ферментов, что свидетельствует о поражении печени;
- выявить С-реактивные белки и фибриноген, подтверждающие повреждение клеток и изменение биологических параметров крови.
Серологический анализ крови. Эффективный метод обнаружения антител к вирусному возбудителю:
- наличие иммуноглобулинов М — признак развития острой фазы в первые полгода после инфицирования или обострения хронической формы;
- иммуноглобулин G — повышение показателей характерно для острой формы или рецидива. Низкая концентрация свидетельствует о развитии хронической формы инфекции.
Результат, при котором показатели антител выше установленной нормы, считается положительным.
Метод ПЦР. Эффективный способ обнаружения вирусных ДНК в образцах биоматериалов — слюне, мазке со слизистой, спинномозговой жидкости. УЗИ внутренних органов позволяет оценить их биологические параметры и определить наличие поражений. При подозрении на онкологию назначают дополнительное диагностическое исследование — биопсию поврежденных тканей.
Лечение вируса Эпштейна-Барр
Общих схем терапии инфекции не существует. Метод, каким будет осуществляться лечение вируса Эпштейна-Барр у взрослых, определяют, исходя из результатов диагностики. Наиболее эффективным считается комплексный подход к лечению, с применением препаратов:
- подавляющих размножение патогенов;
- стимулирующих естественную защиту и фагоцитоз;
- блокирующих вирионы в межклеточном пространстве;
- поддерживающие функции Т-клеток;
- создающие антивирусное состояние здоровых клеток.
При хронической форме патологии проводят детоксикацию организма и назначают антиоксиданты. При латентной форме инфекции разрешается амбулаторное или санитарно-курортное лечение.











