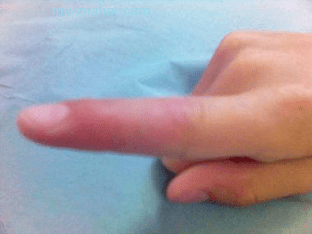
 Перелом пальца на руке – типичная разновидность травмы верхней конечности, возникающая под воздействием прямого (удар по пальцу) и непрямого механизма (резкое сгибание, скручивание). Встречаются при производственной и бытовой травме, довольно часто бывают от¬крытыми.
Перелом пальца на руке – типичная разновидность травмы верхней конечности, возникающая под воздействием прямого (удар по пальцу) и непрямого механизма (резкое сгибание, скручивание). Встречаются при производственной и бытовой травме, довольно часто бывают от¬крытыми.
Данный вид травмы не относится к тяжелым, однако требует пристального внимания, учитывая важную роль и значение пальцев в трудовом процессе и повседневной деятельности человека. Попытки самостоятельно лечения переломов порой приводят к плачевным последствиям, когда в запущенных случаях приходится проводить сложные реконструктивно-восстановительные операции, требующие длительного периода реабилитации.
Симптомы перелома пальцев рук.
В клинической практике имеют место как изолированные переломы одной фаланги, так и множественные переломы фаланг нескольких пальцев. Распознать перелом пальца не сложно. При свежей травме клиническая картина складывается из следующих составляющих:
- синюшная окраска пальца, локальная отечность в результате внутреннего кровоизлияния при повреждении сосудов в области перелома;
- резкая болезненность пальца и усиление боли при нагрузке по оси пальца;
- в ряде случаев выраженная визуальная деформация и укорочение пальца;
- нехарактерная подвижность на протяжении фаланги, крепитация;
- отсутствие активных движений в пальце – невозможность сжатия кисти в кулак или полного разгибания травмированного пальца;
- наличие подногтевых гематом, вызывающих интенсивный болевой синдром.
Несмотря на симптоматику, для полноты картины диагноза, как и любого другого вида перелома, необходимо проведение рентгенографического исследования всей кисти или прицельно конкретного травмированного пальца в 2-х стандартных проекциях (прямая и боковая проекции). При необходимости прибегают к дополнительным проекциям. Рентгенологическое исследование помогает выявить наличие возможного смещения, правильно сориентировать относительно его направления, уточнить характер и локализацию перелома.
Виды переломов пальца.
- По локализации различают: внутрисуставные, околосуставные переломы и переломы тела фаланг.
- По характеру смещения: со смещением и без смещения.
- По характеру линии излома: линейные, краевые, оскольчатые.
Чаще всего происходят переломы проксимальной и средней фаланг и реже – дистальных. Для первых двух локализаций характерно смещение фрагментов под углом, открытым к тылу, под воздействием межкостных и червеобразных мышц. Также стоит отметить, что при переломе средней фаланги на характер деформации влияет отношение линии перелома к месту прикрепления сухожилий.
Для переломов дистальных фаланг типичен раздробленный характер (удар молотком и другими инструментами, дверью). Зачастую она принимает характерное фиксированное согнутое положение. Смещение отломков, как правило, незначительное, а в 75% случаев не наступает вовсе.
Первая помощь и лечение переломов.
Самый благоприятный результат можно получить при обращении пострадавшего со свежей травмой (в первые сутки и до 7 дней, от момента ее получения). Неотложная помощь при подозрении на перелом пальца руки:
- при наличии на пальце (-ах) колец, прежде всего необходимо снять кольца со всех пальцев травмированной руки. Поскольку они оказывают дополнительное давление на мягкие ткани и провоцируют наростание отека, нарушают трофику, что может приводить к ишемии и некрозу пальца;
- локально к месту повреждения прикладывают холод и придают руке возвышенное положение для уменьшения степени развития отека;
- производят иммобилизацию в/конечности фиксирующей шиной. Если вы находитесь в далеке от лечебного учреждения, средство иммобилизации можно изготовить из подручных средств. Материалом для шины может служить кусочек фанеры, пластмассы, 2-3 палочки, сложенные вместе, или соседний палец. Импровизированную шину фиксируют к пальцам кусочком ткани, бинтом или пластырем. Основная цель шины — не допустить смещения отломков и предупредить возможное вторичное повреждение близлежащих тканей, сосудистонервного пучка травмированного пальца;
- в случае открытого перелома – положите на рану стерильную повязку и акуратно прификсируйте палец импровизированной шиной;
- при налички под рукой обезболивающего препарата (кетонов, баралгин) и выраженном болевом синдроме, дать пострадавшему 1-2 таблетки;
- обратиться за оказанием квалифицированной помощи к врачу-травматологу.
Основные подходы к лечению переломов.
В случае закрытого перелома – применяют консервативный метод лечения. Он заключается в проведении одномоментной ручной репозиции перелома под местной анестезией и иммобилизации пальцев кисти и дистальной 2/3 предплечья гипсовой фиксирующей шиной или циркулярной повязкой в течение 3-4 недель.
При неэффективной попытке одномоментной репозиции и угрозе вторичного смещения, при внутрисуставном характере перелома, а также при исходном наличии смещения прибегают к оперативному лечению, с применением соответствующих металлоконструкций.
Как правило, это спицы Киршнера, фиксирующие достигнутую репозицию, а в случае внутрисуставного перелома – аппараты внешней фиксации (аппарат Коршунова, аппарат ХНИИТО), с проведением дозированного режима дистракции костных отломков в области перелома. Таким образом, восстанавливается анатомическая длина фаланги и правильная ось пальца. Достигнутая репозиция контролируется рентгенологическими снимками, проводимыми в операционной.
В случае фиксации спицами, после операции в/конечность дополнительно иммобилизируется гипсовой лонгетой, от кончиков пальцев до с/3 предплечья. В среднем, сращение перелома наступает в течение 4-5 недель, удаление спиц, как правило, проводится при образовании состоятельной костной мозоли (контрольная рентгенограмма), после чего лонгету снимают и приступают к разработке движений в суставах пальцев травмированной руки с помощью физиофункциональных методов.
Онемение пальцев после перелома.
После снятия гипса, пациенты могут ощущать онемение в пальцах рук, рука кажется тяжелой и «непослушной», что объяснимо обездвижением суставов на время сращения перелома, в результате чего снижается тонус сосудисто-нервного пучка, возможно временное нарушение проведения нервных импульсов на уровне кистевого сустава.
К тому же в момент травмы и операции не исключается непроизвольное травмирование мелких веточек кожных нервов, что и вызывает подобное явление. Однако курс аппаратной физиотерапии и ЛФК помогут нивелировать этот дискомфортный симптом.
Неправильно сросшийся перелом: как распознать и что делать?
При неправильно сросшемся переломе отмечается:
- укорочение анатомической длины пальца, визуальная деформация его структуры, за счет сохраненного смещения отломков фаланги;
- сгибательно-разгибательная контрактура в суставах данного пальца, за счет вынужденного положения;
- ограничение функционирования кисти (снижение мышечной силы в кисти, неполное сжатие ее в кулак, снижение или невозможность выполнения работы, требующей участия мелкой моторики).
Основная помощь в решении этой проблемы – комплексное физиофункциональное лечение в сочетании с реконструктивной операцией – реостеосинтез (применение остеотомии неправильно сросшейся фаланги, с последующей фиксацией репонированного перелома, применение аппаратных дистракционных методов). Необходимо помнить, что такой вид травмы может произойти с каждым. Будьте бдительны и скорейшего вам выздоровления!











